Informacje ogólne
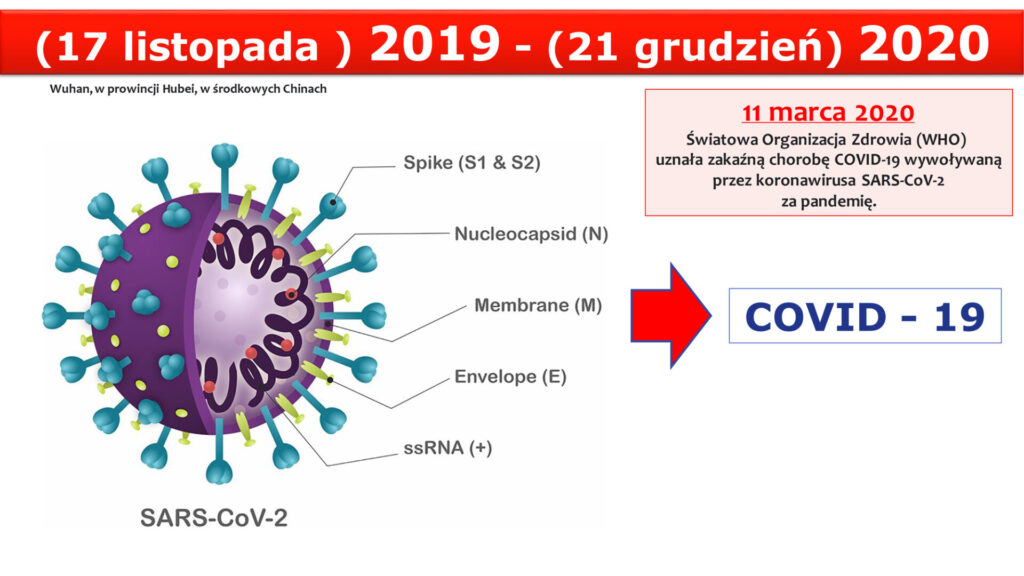
Szczepienia przeciwko COVID-19
Sprawdź wszystkie najważniejsze informacje dotyczące szczepień przeciwko COVID-19.
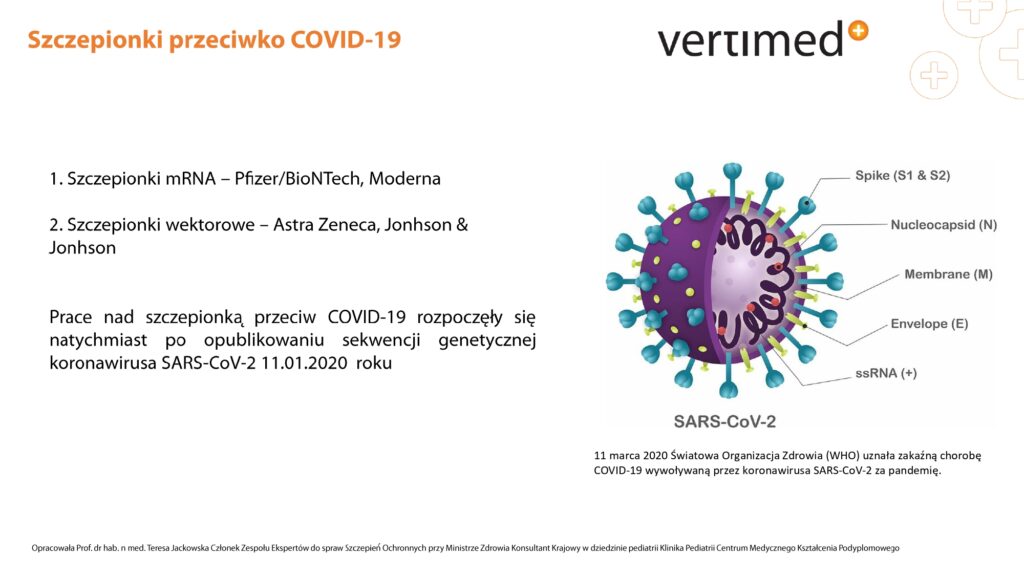

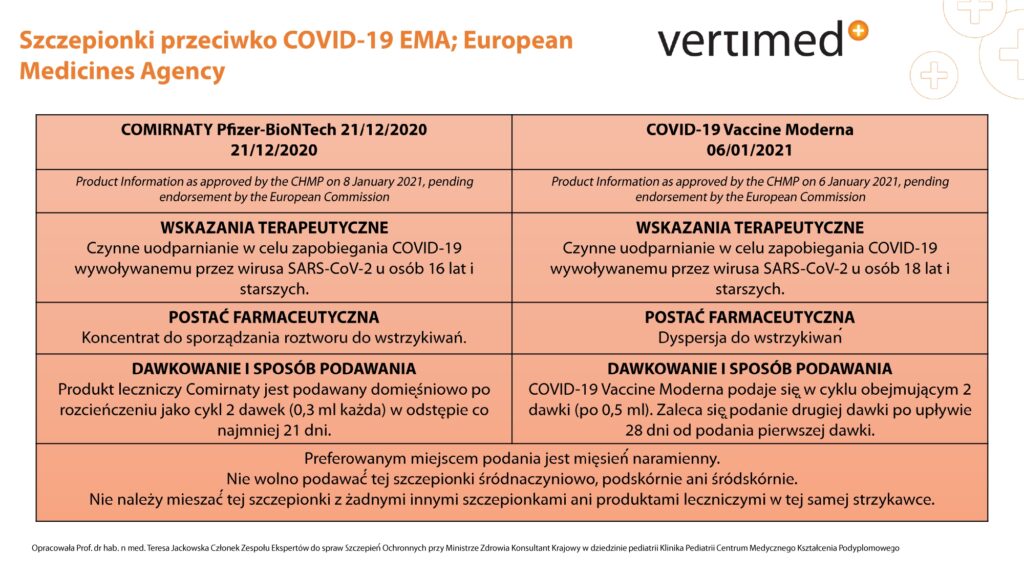
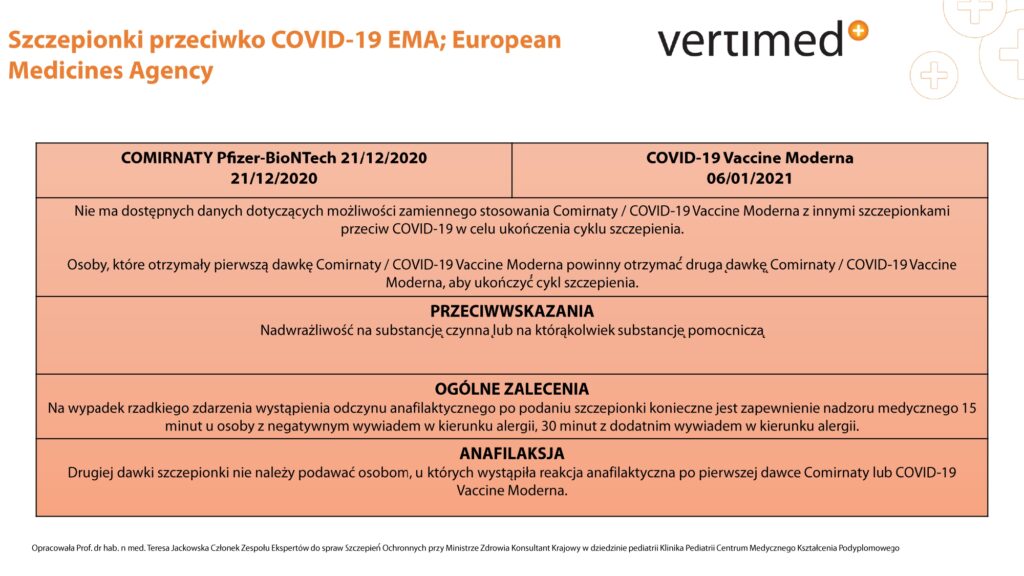







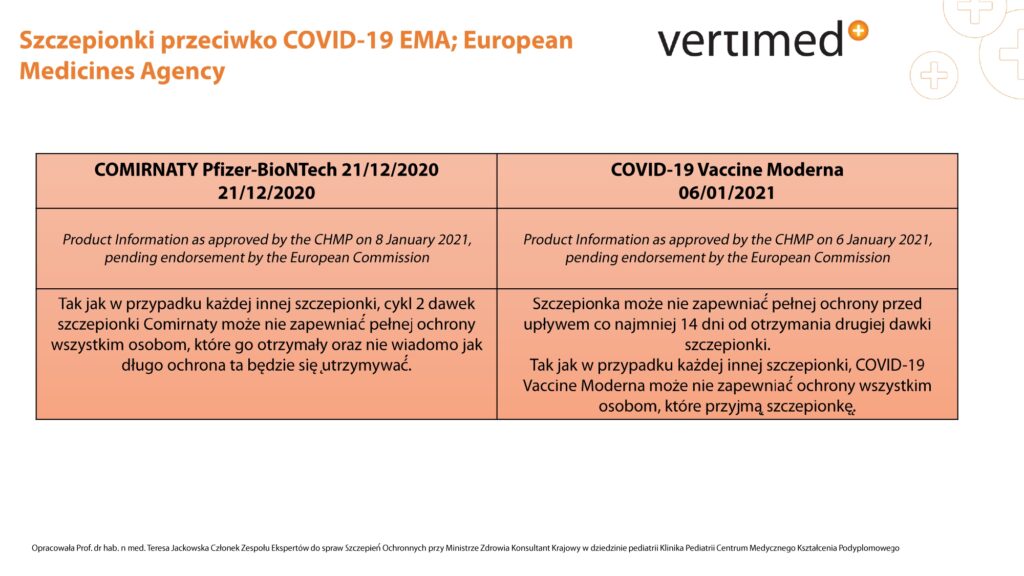






















Oznaczanie przeciwciał
P/c przeciw wirusowi SARS CoV-2 w klasie IgG (V98)
Oznaczenie przeciwciał przeciwko wirusowi SARS-CoV-2 w klasie IgG wykonuje się w celu sprawdzenia występowania przeciwciał odpornościowych po zakażeniu wirusem wywołującym COVID-19. Przeciwciała IgG mogą zostać wykryte po upływie co najmniej 11 – 14 dni od wystąpienia objawów choroby.
Wykonanie badania w kierunku przeciwciał IgG jest szczególnie wskazane w przypadku:
+ wykrywania osób, które przeszły zakażenie bezobjawowo lub skąpo objawowo i mogły być źródłem infekcji dla innych ludzi (tzw. „cisi” nosiciele),
+ pacjentów z powikłaniami po niedawnym przebyciu infekcji grypopodobnej, którzy nie byli badani w kierunku koronawirusa,
+ badań epidemiologicznych, mających na celu ustalenie rozpowszechnienia zakażenia w populacji
+ Materiałem do badania jest krew,
+ Pacjent nie musi być na czczo
+ Pacjent powinien być w trakcie pobrania w maseczce
+ Przeciwciała IgG są przeciwciałami „późnej fazy” infekcji, wskazującymi na rozwinięcie humoralnej odpowiedzi immunologicznej i świadczą o przebytym kontakcie z wirusem SARS-CoV-2.
+ Zbyt wczesne wykonanie oznaczenia może dać wynik fałszywie ujemny, ze względu na tzw. okno serologiczne, czyli czas w którym specyficzne przeciwciała nie są jeszcze wykrywalne.
Reakcje krzyżowe (fałszywie dodatnie wyniki) występują sporadycznie ze względu na wysoką swoistość przeciwciał klasy IgG
P/c przeciw wirusowi SARS CoV-2 w klasie IgM (V98)
+ Oznaczenie przeciwciał przeciwko wirusowi SARS-CoV-2 w klasie IgM wykonuje się w celu określenia możliwego kontaktu z wirusem wywołującym COVID-19. Przeciwciała IgM mogą zostać wykryte po upływie co najmniej 7-10 dni (średnio w 8 dniu) od wystąpienia objawów choroby.
+ Materiałem do badania jest krew
+ Pacjent powinien być w trakcie pobrania w maseczce
Testy wykrywające specyficzne przeciwciała anty-SARS-CoV-2 są dopełnieniem metody PCR. Diagnostyka serologiczna zaczyna odgrywać rolę w późniejszej fazie infekcji, kiedy czułość diagnostyki molekularnej stopniowo maleje, z powodu spadku liczby cząstek wirusa w nabłonku dróg oddechowych.
Przeciwciała IgM są przeciwciałami „wczesnej fazy” infekcji, a ich obecność może świadczyć o aktywnym zakażeniu. Są wyborem optymalnym u pacjentów bez objawów, którzy podejrzewają iż mieli kontakt z osobą zakażoną.
Wynik dodatni, tj. przeciwciała IgM obecne nie jest równoznaczny z rozpoznaniem.
Wyniki badań serologicznych nie powinny być wykorzystywane jako podstawa do diagnozowania oraz wykluczania zakażenia SARS-CoV-2 lub do informowania o stanie zakażenia. Wyniki dodatnie mogą być spowodowane przebytą lub trwającą infekcją szczepami koronawirusa innymi niż SARS-CoV-2, takimi jak koronawirus HKU1, NL63, OC43 lub 229E. Aby ostatecznie wykluczyć lub potwierdzić zakażenie SARS-CoV-2 należy wykonać badanie z zastosowaniem diagnostyki molekularnej techniką RT PCR.
P/c przeciw wirusowi SARS CoV-2 w klasie IgG met. Ilościową Metoda CLIA
Test służy do ilościowego wykrywania przeciwciał nuetralizujących (odpowiedzialnych na odporność) w klasie IgG przeciw wirusowi SARS-CoV-2. Przeciwciała IgG mogą zostać wykryte po upływie co najmniej 11-14 dni od wystąpienia objawów choroby.
Przeciwciała przeciwko SARS-CoV-2 metodą ilościową rekomendujemy jako test pierwszego wyboru dla osób, które chcą zbadać poziom przeciwciał IgG.
Wykonanie badania w kierunku przeciwciał IgG jest szczególnie wskazane u osób, które przeszły zakażenie (również bezobjawowo lub skąpoobjawowo). Test ma na celu wsparcie oceny statusu immunologicznego pacjenta, dostarczając dowodów na obecność neutralizujących przeciwciał IgG przeciwcko SARS-CoV-2.
Wyniki testu nie powinny być wykorzystywane jako podstawa do diagnozowania lub wykluczenia zakażenia SARS-CoV-2, a także informowania o etapie infekcji.
- Materiałem do badania jest krew żylna. Badanie nie wymaga specjalnego przygotowania, nie trzeba być na czczo.
Test do ilościowego wykrywania przeciwciał IgG przeciw antygenom S1/S2 wirusa SARS-CoV-2. Antygeny białek S1 i S2 są celem dla przeciwciał neutralizujących, odpowiadających za powstawanie odporności. Czułość testu wynosi 97,4%, swoistość > 98%.
W przypadku tego testu brak jest interferencji z innymi szczepami ludzkich koronawirusów.
Intrpretacja wyników:
< 12 AU/ml – wynik ujemny – nie ma konieczności ponowengo wykonania testu. Wynik wskazuje na brak kontaktu z wirusem. Wynik ujemny może być również u osób zakażonych we wczesnej fazie infekcji (okienko serologiczne).
12,0 – 15,0 AU/ml – wynik niejednoznaczny – test należy powtórzyć w ciągu jednego do dwóch tygodni.
> 15 AU/ml – wynik dodatni, zazwyczaj oznacza ekspozycję na badany patogen. Nie ma konieczności ponownego.
P/c przeciw wirusowi SARS CoV-2 w klasie IgG, S1 i N met. Polycheck
SARS-CoV-2 – p/c w klasie IgG met. Polycheck jest testem służącym do ilościowego pomiaru stężenia w surowicy immunoglobulin G (IgG) swoistych wobec koronawirusa wywołującego chorobę COVID-19. Test odpowiada na pytanie czy pacjent miał kontakt z koronawirusem w przeszłości i przeszedł zakażenie (nawet bezobjawowe).
Charakterystyka badania
Test składa się z dwóch rekombinowanych białek wirusa: fosfoproteiny nukleokapsydu (N) oraz podjednostki S1 białka kolca (S). Służą one do określania obecności przeciwciał wobec SARS-CoV-2 w surowicy pacjentów. Czułość badania wynosi 98,6%, swoistość 98,7%.
Panel przeznaczony jest do stosowania jako narzędzie diagnsotyczne w celu identyfikacji osób, ktore przebyły infekcję wirusem SARS-CoV-2. Pamiętać należy, iż przeciwciał anty-SARS-CoV-2 IgG pojawiają się po 11-14 dniach od momentu zakażenia lub objawów.
Czas oczekiwania na wynik badań od 3 do 5 dni.
Materiałem do badania jest krew z żyły łokciowej. Pacjencie nie musi być przeprowadzane na czczo. Badanie wykonasz od poniedziałku do piątku w godzinach 7.00-17.00
Szczepienia
COVID-19 i grypa to dwie poważne choroby infekcyjne, których częstość występowania zwiększa się w sezonie jesienno-zimowym. Obie stanowią poważne zagrożenie dla wszystkich, a szczególnie dla osób grup ryzyka. Ko-infekcja może się wiązać z ryzykiem bardzo ciężkiego przebiegu zakażenia lub nawet śmierci (1). Obu chorobom można zapobiegać poprzez szczepienia ochronne, zarówno pod względem zmniejszenia częstości zakażeń, jak i ciężkości ich przebiegu.
W interesie społecznym i zdrowotnym jest jak najszybsza i sprawna realizacja obu szczepień. Dostępne publikacje wskazują, że szczepienie przeciw grypie może chronić przed powikłaniami COVID-19, nawet u osób zaszczepionych przeciw COVID-19 (2).
Aktualne wytyczne amerykańskie (3,4) oraz lokalne wytyczne kilku krajów w Europie (5,6,7,8) dotyczące podawania szczepionek przeciw COVID-19 z innymi szczepionkami wskazują, że szczepionki te mogą być podawane razem (jednoczasowo) ze szczepionkami przeciw grypie.
Biorąc pod uwagę powagę sytuacji epidemiologicznej, ciągle niezadawalający odsetek zaszczepionych przeciw COVID-19 i bardzo niski stan zaszczepienia przeciw grypie w Polsce, rekomendujemy jednoczasowe (w czasie jednej wizyty, w dwie różne kończyny) szczepienia przeciw COVID-19 i przeciw grypie wszystkimi dostępnymi na rynku polskim szczepionkami, dla danej grupy wiekowej. Szczepienie przeciw grypie może być zrealizowane zarówno z pierwszą, jak i kolejnymi dawkami szczepionek przeciw COVID-19.
W przypadku wątpliwości (np. wystąpienia działań niepożądanych po poprzednich dawkach) należy rozważyć szczepienie z bezpiecznym odstępem pomiędzy szczepieniami. Wraz z rozpoczęciem sezonu grypowego 2021/2022 u wielu osób może dojść do jednoczesnego zakażenia koronawirusem SARS-CoV-2 i wirusem grypy. Zarówno grypa, jak i COVID-19 niosą za sobą ryzyko groźnych powikłań (9,10). Obie choroby oprócz dróg oddechowych atakują wiele innych narządów i tkanek. W przypadku COVID-19 i grypy może dojść m.in. do: zapalenia płuc, zespołu ostrej niewydolności oddechowej (ARDS), posocznicy (sepsy), zapalenia mięśnia sercowego, niewydolności wielonarządowej (niewydolność oddechowa, niewydolność nerek, wstrząs), zaostrzenia przewlekłych schorzeń (obejmujących płuca, serce, układ nerwowy, cukrzycy) i wtórnych infekcji bakteryjnych.
UZASADNIENIE
W przypadku COVID-19 mogą pojawić się następstwa (11), których po grypie nie obserwujemy, w tym wieloukładowy zespół zapalny powiązany z COVID-19 (MIS-Multisystem Inflammatory Syndrome), a także powikłania zatorowo-zakrzepowe np. zatorowość płucna, udary mózgu i zawały innych narządów.
Zapobieganie grypie i COVID-19 oraz ich powikłaniom stało się nie tylko priorytetem zdrowia publicznego, ale również warunkiem zapewnienia wydolności systemu ochrony zdrowia oraz prawidłowego funkcjonowania gospodarki. W obliczu wyzwań związanych z terminowym uodpornieniem dużej liczby osób przeciw COVID-19 i konieczności masowych szczepień przeciw grypie sezonowej, podanie szczepionek oddzielnie może być przyczyną opóźnienia lub rezygnacji z uodpornienia.
Dlatego, rekomendujemy jednoczasowe szczepienia przeciw COVID-19 i grypie co jest zgodne z rekomendacjami światowymi (3,4,5,6,7,8). Oznacza to mniejszą liczbę wizyt, jak też zmniejszenie obciążenia pracą personelu placówek medycznych, co pozwoli ograniczyć kontakty i zmniejszyć ryzyko potencjalnych zakażeń (12).
Dotychczas zalecano podawanie szczepionek przeciw COVID-19 osobno, z zachowaniem minimalnego odstępu 14 dni przed lub po podaniu jakiejkolwiek innej szczepionki. Takie zalecenie miało charakter ostrożnościowy i nie wynikało z obserwacji dotyczących bezpieczeństwa lub immunogenności szczepionek. Jednak obecnie zgromadzono wystarczające dane dotyczące bezpieczeństwa stosowania szczepionek przeciw COVID-19, które zostały dopuszczone do obrotu przez EMA (Europejska Agencja Leków). Chociaż obecnie brak opublikowanych danych dotyczących podawania szczepionek COVID-19 jednocześnie z innymi szczepionkami to bogate doświadczenie ze szczepieniami dowiodło, że immunogenność i profil zdarzeń niepożądanych nie różni się istotnie, gdy szczepionki są podawane jednoczasowo, ale w różne miejsca (13).
Szczepienia dzieci i młodzieży
Dnia 13 grudnia 2021 r. została wydana zmiana rozporządzenia w sprawie kwalifikacji osób przeprowadzających badania kwalifikacyjne i szczepienia ochronne przeciwko COVID-19.
W związku z decyzja o rozpoczęciu szczepień przeciwko COVID-19 u dzieci od 5 do 11. roku życia oraz rekomendacjami Zespołu ds. Szczepień Ochronnych wprowadzono ograniczenie dotyczące przeprowadzania badań kwalifikacyjnych do wykonania szczepienia przeciwko COVID-19 względem osób, które nie ukończyły 15. roku życia wyłącznie przez lekarza z ważnym prawem wykonywania zawodu.
Celem kwalifikacji lekarskiej do szczepienia jest maksymalne ograniczenie ryzyka wystąpienia ciężkiego Niepożądanego Odczynu Poszczepiennego i zagwarantowanie maksymalnej skuteczności szczepienia, a także optymalnego zakresu ochrony w indywidualnej sytuacji zdrowotnej pacjenta.
Oznacza to, że kwalifikacje do szczepienia dzieci i młodzieży może przeprowadzić jedynie lekarz. W naszej przychodni już od 27 grudnia 2021 roku zaszczepisz swoje dziecko przeciwko COVID-19.